Highlight
การลดการทำงานของ M1 และส่งเสริมการทำงานของ M2 เป็นแนวทางใหม่ที่ท้าทายและมีแนวโน้มในการรักษาโรคพาร์กินสัน ปัจจุบันมีกลยุทธ์ใหม่ๆในการบรรเทาการอักเสบที่ก่อให้เกิดโรคพาร์กินสัน เช่นการใช้อนุภาคนาโนที่มีคุณสมบัติในการบรรเทาบริเวณการอักเสบที่แม่นยำ และการบรรเทาด้วยเซลล์ต้นกำเนิด
ที่มาและความสำคัญ
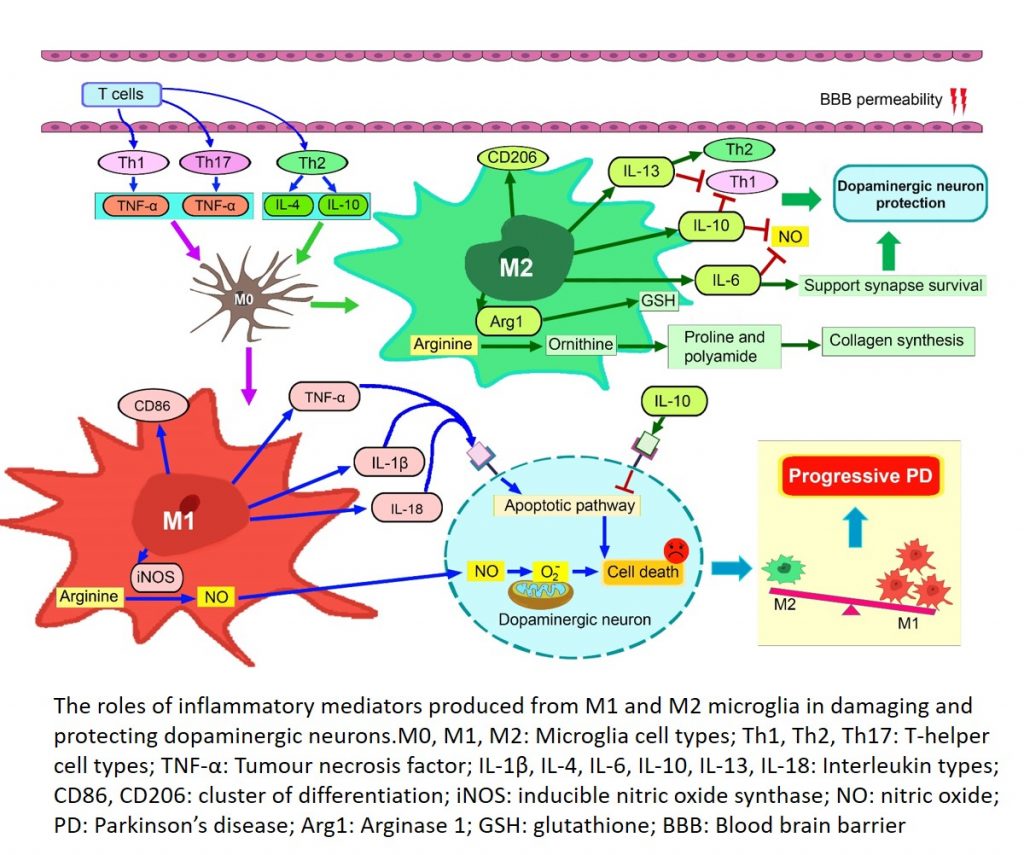
โรคพาร์กินสันจัดเป็นโรคทางระบบประสาทประเภทหนึ่ง ความผิดปกติของการเคลื่อนไหวเป็นอาการทางคลินิกที่พบในผู้ป่วยโรคพาร์กินสัน การอักเสบของระบบประสาทเป็นหนึ่งในกระบวนการที่สำคัญที่ก่อให้เกิดโรคพาร์กินสันที่เกี่ยวของกับไมโครเกลีย ไมโครเกลียคือเซลล์ภูมิคุ้มกันชนิดหนึ่งที่มีบทบาทสำคัญในกระบวนการการอักเสบของระบบประสาท ในบทความฉบับนี้ได้กล่าวถึงข้อมูลเกี่ยวกับการอักเสบของระบบประสาทที่กระตุ้นด้วยไมโครเกลียและความสัมพันธ์ของการอักเสบในระบบประสาทกับโรคพาร์กินสัน พร้อมทั้งวิธีการรักษาในปัจจุบัน ภายใต้สภาวะปกติไมโครเกลียชนิด M0 จะทำหน้าที่เฝ้าระวังในสมองและตรวจสอบการบุกรุกที่อาจเกิดขึ้น อีกทั้งยังควบคุมการผลิตเซลล์ประสาท สร้างไซแนปส์ใหม่ และหลั่งโมเลกุลควบคุมการเจริญเติบโตเพื่อปกป้องเซลล์ประสาท ภายใต้สภาวะทางพยาธิวิทยา M0 จะเปลี่ยนเป็นรูปแบบฟีโนไทป์ที่ทำงานโดยแบ่งออกเป็นไมโครเกลียที่ก่อให้เกิดการอักเสบ (M1) และไมโครเกลียที่ต้านการอักเสบ (M2) M1 และ M2 แสดงการทำงานที่ตรงกันข้าม โดยที่ M1 microglia ส่งเสริมการอักเสบ และ M2 ต่อต้านการอักเสบ ความสมดุลของการทำงานร่วมกันระหว่าง M1 และ M2 จึงเป็นสิ่งจำเป็นสำหรับการรักษาระดับการอักเสบในสมอง ปัจจุบันมีกลยุทธ์การรักษาหลายประการสำหรับบรรเทาการอักเสบที่ก่อให้เกิดโรคพาร์กินสัน เช่นการใช้ยาต้านการอักเสบ การใช้สารป้องกันระบบประสาทและสารต้านอนุมูลอิสระ รวมถึงการใช้อนุภาคนาโนที่มีคุณสมบัติในการบรรเทาบริเวณการอักเสบที่แม่นยำ การบรรเทาด้วยเซลล์ต้นกำเนิด และการปรับเปลี่ยนวิถีชีวิต การรักษาเหล่านี้ช่วยปรับปรุงการเคลื่อนไหวของผู้ป่วยทำให้พวกเขามีวิถีชีวิตเหมือนคนอื่น ๆ ซึ่งส่งผลดีต่อความเป็นอยู่ที่ดีทั้งทางจิตใจและอารมณ์ การลดการทำงานของ M1 และส่งเสริมการทำงานของ M2 อาจเป็นแนวทางที่ท้าทายและมีแนวโน้มในการรักษาโรคพาร์กินสัน
Abstract
Parkinson’s disease (PD) is classified as one type of neurodegenerative disorder. Movement disorder, which includes resting tremors and slowness of movement, is a common clinical symptom in PD patients. Neuroinflammation is one of the most important processes involved in the pathogenesis of PD. An inflammatory response in the brain can induce neuronal cell death. Microglia, a type of immune cell, plays a crucial role in neuroinflammation. In this review, we discussed the information on microglia-activated neuroinflammation, its relationship with PD, and therapeutic approaches for neuroinflammation in PD. Under normal conditions, microglia in their inactive state (M0) act as surveillance agents in the brain to investigate potential invasions. They regulate neuron production, remodel synapses, and secrete growth factors to protect the neurons. Under pathological conditions, the M0 transforms into active phenotypes, dividing into pro-inflammatory (M1) and anti-inflammatory (M2) microglia. The M1 and M2 microglia exhibit opposite functions, where M1 microglia promote pro-inflammatory responses, and M2 microglia promote anti-inflammatory responses. This dichotomy of functions is essential for maintaining a healthy level of inflammation in the brain. Presently, multiple therapeutic strategies are available for PD, encompassing anti-inflammatory drugs, neuroprotective compounds, antioxidants, nanoparticles targeting neuroinflammation, stem cell interventions, lifestyle adjustments, and microglia-focused treatments. These treatments improve patients’ movement, allowing them to have lifestyles like others, consequently benefiting their mental and emotional well-being. Preventing microglia from polarising into the M1 phenotype and promoting their polarisation into the M2 phenotype could be a challenging and promising approach for treating PD.
KEYWORDS: Neuroinflammation, Neurodegenerative diseases, Microglia, Parkinson’s disease
Citation: Rungruang, P., Sansri, V. and Sroyraya, M. (2024) “Neuroinflammation-induced neurodegeneration and associated microglia activation in Parkinson’s disease: a novel neurotherapeutic avenue”, Neuroscience Research Notes, 7(1), pp. 271.1–271.21. doi: 10.31117/neuroscirn.v7i1.271.
RELATED SDGs:
SDG Goal หลัก ที่เกี่ยวข้อง
3. GOOD HEALTH AND WELL-BEING

ผู้ให้ข้อมูล: ผู้ช่วยศาสตราจารย์ ดร.มรกต สร้อยระย้า
ชื่ออาจารย์ที่ทำวิจัย: ผู้ช่วยศาสตราจารย์ ดร.มรกต สร้อยระย้า
ชื่อนักศึกษาที่ทำวิจัย: Panlekha Rungruang
Credit ภาพ: ผู้ช่วยศาสตราจารย์ ดร.มรกต สร้อยระย้า
Tags: Microglia, Neurodegenerative diseases, Neuroinflammation, Parkinson’s Disease
